При обследовании мужчины с подозрением на бесплодие и для определения причины его обязательно проводится анализ спермы и составляется спермограмма. По некоторым морфофункциональным характеристикам мужского эякулята выносится заключительный диагноз; при этом могут встречаться такие отклонения от нормы, как азооспермия, аспермия, астенотератоспермия, и другие. Для того, чтобы разобраться со значением этих диагнозов, необходимо иметь представление о самом исследовании спермы.
Что можно узнать из спермограммы?
Спермограмма — это полная информация о составе спермы и ее биохимических характеристиках. Полученные в процессе исследования данные позволяют оценить качество спермы в целом, определить ее возможности к оплодотворению (то есть уровень фертильности), и косвенным образом указывают на имеющиеся в мужской половой сфере неполадки.
Известно, что сперма состоит из сперматозоидов, образующихся в семенных канальцах яичек, и семенной жидкости, которая частично образуется в предстательной железе, а частично — в семенных пузырьках. Поэтому работа яичек, простаты и семенных пузырьков напрямую отражается на характеристиках эякулята.
На первом этапе исследования лаборант оценивает цвет, вязкость и время разжижения спермы. Затем исследует различными методиками ее содержимое.
В основном используется изучение материала под микроскопом, при этом сперма наносится на предметные стекла, которые исследуются как до засыхания, так и после высушивания и специальных окрасок.
Кроме того, сперму можно исследовать в специальных счетных камерах, где определяется численный состав клеток. Биохимический анализ включает в себя проведение специальных реакций.
Астенотератоспермия — это состояние, характеризующееся снижением подвижности сперматозоидов и наличием аномальных форм. Врачи подчеркивают, что данное расстройство может значительно влиять на фертильность мужчин. Причины астенотератоспермии могут быть разнообразными: от генетических факторов до воздействия внешней среды, таких как токсические вещества и инфекции. Специалисты рекомендуют проводить комплексное обследование для выявления возможных причин и назначения соответствующего лечения. Важно отметить, что изменения в образе жизни, такие как отказ от курения, правильное питание и регулярные физические нагрузки, могут положительно сказаться на качестве спермы. Врачам также известно, что в некоторых случаях возможно применение вспомогательных репродуктивных технологий для достижения беременности.

Каковы нормальные параметры мужского эякулята?
Российские специалисты по лечению бесплодия в своей работе сталкиваются с одной проблемой: в нашей стране нет единых утвержденных стандартов оценки спермограммы. Поэтому некоторые пользуются критериями, утвержденными в 1999 году, а другие работают по нормам, разработанным в 2010 году. Из-за этого может возникать некоторая путаница, потому что показатели оцениваются по-разному.
В 2010 году были утверждены следующие нормальные показатели спермограммы:
- объем эякулята — от 1.4 мл до 1.7 мл (для сравнения, в 1999 году нормой считался объем от 2 мл и более);
- общее количество мужских половых клеток — от 33 млн до 46 млн (в 1999 году — не менее 40 млн);
- концентрация сперматозоидов (количество в 1 мл) — от 12 млн клеток до 16 млн клеток (в 1999 году — не менее 20 млн в 1 мл);
- подвижных сперматозоидов (клеток с поступательным движением (категории А) и клеток с непоступательным движением (категории В) — от 38 до 42% от общего количества (для сравнения, в 1999 году нормой считалось не менее 50%);
- сперматозоидов с поступательным движением (категории А) — от 31 до 34% (в 1999 году — более 25%);
- количество живых (то есть жизнеспособных) половых клеток — в пределах с 55 до 63% от общего количества (в 1999 году — от 75 % и более);
- при этом морфологически нормальных сперматозоидов — от 3 до 4% от общего числа (в 1999 году нормой считалось не менее 30% нормальных спермиев);
- показатели кислотности в обеих рекомендациях совпадают — выше 7.2.
Совпадают и нормальные основные биохимические критерии:
- количество фруктозы — более 13 ню/моль;
- опция цинка — более 2.4 ню/моль;
- количество глюкозида — более 20 ню/количество эякулята.
Учитывая такое расхождение трактовок анализа, при вынесенном диагнозе, будь то астенотератоспермия или другая патология, следует уточнять, по каким именно рекомендациям был оценен результат. Более современными и актуальными на сегодняшний день являются показатели нормы, утвержденные в 2010 году.
Расшифровка диагноза

- снижение количества подвижных половых клеток (категории А и В) менее 40% от общего числа, при этом общее количество жизнеспособных сперматозоидов остается нормальным;
- снижение процента сперматозоидов с нормальной морфологической структурой ниже 4%.
Под категорией подвижности подразумевается характер и скорость движения мужских половых клеток. Так, спермии группы А движутся строго вперед по прямой линии, при этом за 2 минуты они продвигаются на расстояние, превышающее длину их тела. Сперматозоиды категории В движутся по такой же траектории, но с меньшей скоростью. Такие типы сперматозоидов в норме составляют половину всех мужских половых клеток.
Астенотератоспермия — это состояние, которое вызывает много обсуждений среди мужчин, сталкивающихся с проблемами фертильности. Многие пациенты делятся своими переживаниями о том, как это заболевание влияет на их жизнь и отношения. Люди отмечают, что недостаток информации о причинах и последствиях астенотератоспермии порой приводит к чувству беспомощности. Некоторые мужчины рассказывают о том, как они искали помощь у врачей и специалистов, чтобы понять, как улучшить качество спермы. Важно отметить, что многие находят поддержку в сообществах, где делятся опытом и советами. Обсуждения часто касаются методов лечения и образа жизни, которые могут помочь в борьбе с этой проблемой. В целом, открытое общение и обмен информацией помогают многим справиться с эмоциональными трудностями, связанными с диагнозом.
Параметры анализа при астенотератоспермии
При астенотератоспермии преобладают сперматозоиды категории С и Д: первые движутся по искривленной траектории или шевелятся на одном месте, вторые остаются неподвижными. В норме же количество таких клеток не должно превышать 60%. Для дифференцирования неподвижных сперматозоидов от мертвых половых клеток проводятся специальные тесты: например, материал окрашивается эозином, который не может проникнуть внутрь живого сперматозоида — следовательно, неподвижные клетки не будут менять свой цвет.
Для того чтобы результаты оценки скорости движения сперматозоидов были максимально достоверными, исследование должно производиться не позднее часа с момента семяизвержения, так как это самое длительное время сохранения подвижности сперматозоидов. Кроме того, на подвижность спермиев влияет температура, при которой хранился или доставлялся эякулят. Поэтому забор материала должен происходить поблизости от лаборатории.
Основной причиной снижения скорости движения сперматозоидов и изменения их траектории при астенотератоспермии является сильно выраженное изменение морфологической структуры клеток.
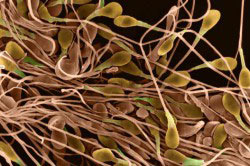
- с измененной формой головки (аномальными контурами,размерами) или отсутствием ее — слишком большая или очень искривленная головка затрудняет продвижение вперед и меняет траекторию вследствие смещения центра тяжести;
- с измененной шейкой или тельцем клетки — искривлением их или изменением размера — удлинение шейки и тельца значительно усиливает нагрузку на жгутик, что может сказаться на снижении скорости клетки;
- изменением формы жгутика (искривление), его размера (уменьшение или удлинение), изменение числа жгутиков (раздвоение и более) или их отсутствие; уменьшение жгутиков снижает скорость спермиев и меняет их траекторию, а полное отсутствие является причиной полной неподвижности.

Для оценки количества измененных форм применяются специальные, более точные методики исследования:
- Исследование в светлом поле. Для изучения берется свежий (не высушенный) мазок эякулята на предметном стекле и рассматривается в микроскопе, оснащенном специальной оптической системой. При этом нормальных сперматозоидов должно быть не меньше половины.
- Исследование с использованием фазового контраста — по специальной методике изучается свежий мазок, при этом аномальных форм клеток допускается не более 70%.
- Исследование по критериям Крюгера — изучается высушенный и окрашенный по специальной методике мазок, аномальных форм сперматозоидов при этом должно быть не более 85%. Данная методика считается наиболее точной.
Причинами возникновения данного состояния служат:
- воспалительные заболевания мочеполовой системы;
- гормональные изменения в организме;
- воздействие неблагоприятных факторов окружающей среды (радиация, магнитное излучение, вибрация и т.д.);
- интоксикации (наркотическая, алкогольная, никотиновая и т.д.).

Для уточнения диагноза проводится повторная спермограмма через неделю после получения результатов первого анализа, но не позднее чем через 3 месяца от момента сдачи первого образца спермы. При назначении курса лечения целесообразно повторять исследование через 75 дней после его окончания, так как именно такой срок необходим для созревания новых мужских половых клеток.
Вопрос-ответ
Можно ли вылечить астенотератозооспермия?
Астенотератозооспермия – серьезная мужская патология, при которой вероятность наступления естественной беременности минимальна. Восстановить оплодотворяющую способность спермы может лишь своевременное и эффективное лечение.
Каковы стадии астенозооспермии?
— 1 степень, или слабовыраженная. — 2 степень астенозооспермии, или умеренная. Количество сперматозоидов с движением А-типа составляет 30-40%. — Астенозооспермия 3 степени. Число сперматозоидов с движением А-типа не превышает 30%.
Чем опасна астенозооспермия?
Нарушение часто развивается из-за болезней репродуктивной системы. Главная его опасность — мужское бесплодие.
Можно ли забеременеть, если у мужа астенотератозооспермия?
Часто задаваемый вопрос: если у мужа астенотератозооспермия, можно ли при наличии такой патологии забеременеть жене? Однозначного ответа нет, поскольку все зависит от степени выраженности патологии и причины, вызвавшей ее.
Советы
СОВЕТ №1
Изучите основные причины астенотератоспермии. Понимание факторов, таких как генетические нарушения, инфекции или образ жизни, поможет вам лучше осознать свое состояние и обсудить его с врачом.
СОВЕТ №2
Обратитесь к специалисту для диагностики и лечения. Консультация с урологом или андрологом поможет вам получить индивидуальный план лечения и рекомендации по улучшению качества спермы.
СОВЕТ №3
Обратите внимание на образ жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, могут значительно улучшить ваше репродуктивное здоровье.
СОВЕТ №4
Не стесняйтесь обсуждать свои переживания. Эмоциональная поддержка от близких или профессионалов может помочь вам справиться с психологическими аспектами, связанными с диагнозом астенотератоспермии.