Гипоспадия является наиболее частым нарушением развития мочеиспускательного канала у мальчиков. В соответствии с данными различных источников, с каждым годом растет патология уретры среди новорожденных. В настоящее время случаи гипоспадии уретры отмечаются у 1 из приблизительно 150-200 новорожденных. Гипоспадия может иметь разные формы. Одной из наиболее распространенных является стволовая форма заболевания. Лечение гипоспадии в большинстве случаев оперативное.
Особенности стволовой формы гипоспадии
В зависимости от того, где расположено наружное отверстие мочеиспускательного канала, различают несколько разных форм гипоспадии. Так, если наружное отверстие уретры размещается на венечной борозде полового члена, диагностируется венечная форма заболевания. В случае если отверстие мочеиспускательного канала расположилось на поверхности ствола пениса, диагностируется гипоспадия стволовая. Отверстие уретры может находиться в области промежности. В данном случае устанавливается промежностная форма заболевания. Если отверстие мочеиспускательного канала размещается в области мошонки, пациент имеет дело с мошоночной формой патологии. В зависимости от того, какая именно форма болезни присутствует у пациента, ему назначается соответствующее лечение гипоспадии и даются необходимые рекомендации. Какие-либо советы по борьбе с патологией может давать только квалифицированный врач.
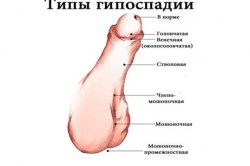
У многих пациентов со стволовой формой гипоспадии отмечается сужение наружного отверстия мочеиспускательного канала. В некоторых ситуациях уретра сужается не только на выходе, но и по своей протяженности.
Гипоспадия стволовой формы может быть дистальной и проксимальной. При дистальной разновидности наружное отверстие мочеиспускательного канала располагается ближе к венечной борозде. У пациентов с проксимальной стволовой гипоспадией отверстие уретры обнаруживается ближе к мошонке. Такое разделение позволяет подобрать оптимальное лечение гипоспадии и дать пациенту максимально точные рекомендации.
Врачи отмечают, что стволовая форма гипоспадии представляет собой одну из самых сложных и редких аномалий развития полового члена. В отличие от других форм, она характеризуется неправильным расположением уретры на стволе пениса, что может значительно влиять на функцию и эстетику. Лечение данной патологии требует индивидуального подхода и часто включает несколько этапов хирургического вмешательства. Специалисты подчеркивают важность ранней диагностики и своевременного обращения к врачу, так как это может улучшить результаты лечения и минимизировать психологические последствия для пациента. Врачи рекомендуют проводить операции в возрасте 6-18 месяцев, когда ткани наиболее податливы для коррекции. Однако, несмотря на сложность, современные методы хирургии позволяют добиться хороших функциональных и косметических результатов.

Основные причины появления гипоспадии мочеиспускательного канала

- точечные мутации генов;
- употребление матерью продуктов с содержанием андрогенных заместителей и разрушителей, которые способствуют изменению гормонального статуса плода так, что его формирование протекает с нарушениями, в том числе патологиями полового члена и мочеиспускательного канала;
- экологические катастрофы.
К нарушению строения пениса в целом и развитию гипоспадии уретры в частности зачастую приводит употребление гормональных препаратов, которые мать принимает при угрозе выкидыша.
Довольно большая вероятность рождения ребенка с гипоспадией отмечается при искусственном оплодотворении. При ведении подобной беременности применяются женские половые гормоны. Они оказывают неблагоприятное воздействие на процесс формирования детских половых органов.
Немаловажную роль играют и наследственные факторы: известно множество случаев, когда в нескольких поколениях одной семьи рождались дети с гипоспадией мочеиспускательного канала.
Сопутствующие заболевания
В некоторых ситуациях гипоспадия является симптомом более тяжелых аномалий развития мочеполовой системы. Современной медицине известно свыше 120 болезней, составной частью которых является гипоспадия. Поэтому прежде, чем будет назначена операция по гипоспадии, врач должен провести углубленную диагностику. Неправильно выбранное лечение способно привести к очень серьезным последствиям.
Изредка встречаются такие ситуации, когда из-за гипоспадии ребенку неправильно устанавливается пол при рождении. Родители начинают воспитывать таких мальчиков как девочек. И от того, в каком возрасте будет установлен правильный диагноз, зависит не только физическое, но и психическое здоровье таких детей. Диагностика подобных случаев довольно сложная. Она требует детального обследования с дальнейшей хирургической и психологической коррекцией. Большинству таких пациентов приходится делать операцию по смене пола, т.к. воссоздать пенис нормального размера и наладить психику человека уже невозможно.
Стволовая форма гипоспадии — это одна из наиболее сложных форм этого заболевания, при которой уретра открывается на стволе полового члена. Многие родители, столкнувшиеся с этой проблемой у своих детей, отмечают, что лечение требует комплексного подхода и тщательного планирования. Важно, чтобы хирургическое вмешательство проводилось в специализированных клиниках, где есть опытные специалисты.
Пациенты и их семьи часто делятся своими переживаниями о процессе восстановления после операции. Некоторые отмечают, что после хирургического лечения качество жизни значительно улучшается, и это придаёт уверенности. Однако, как и в любом медицинском вмешательстве, существуют риски и возможные осложнения, о которых важно заранее обсудить с врачом.
Многие родители также подчеркивают важность психологической поддержки, как для ребенка, так и для всей семьи. Обсуждение проблемы с другими родителями, которые прошли через подобное, может помочь справиться с тревогой и неуверенностью. В целом, несмотря на сложности, большинство людей, столкнувшихся с этой формой гипоспадии, отмечают положительные результаты лечения и улучшение качества жизни.

Обязательно ли делать операцию?
В более зрелом возрасте из-за гипоспадии появляются сложности или же становится невозможно провести половой акт. Из-за этого парни начинают очень комплексовать, у многих из них развиваются неврозы, тяжелые хронические стрессы. Кроме того, гипоспадия может привести к бесплодию.
Современные хирургические методы позволяют проводить успешные операции при гипоспадии уже на первом году жизни мальчика. Доказано, что это лучший возраст для лечения. Ребенок еще не осознает, что с его половыми органами что-то не так, он не понимает, что находится в больнице, и с возрастом он не будет помнить о проведении лечения. Это избавляет от возможных физических и психологических осложнений.

Важно регулярно проводить осмотры половых органов в больнице. В случае если с момента проведения операции до момента осмотра прошло больше 10 лет, специалист может порекомендовать современные эффективные методы коррекции. Зачастую такое лечение не требует оперативного вмешательства.
В возрасте 16-18 лет рекомендуется сдавать анализ спермограммы. Это позволит своевременно обнаружить нарушения развития половой системы, если они присутствуют, оценить способность мальчика к зачатию и назначить при необходимости эффективное лечение.
Основные цели оперативного вмешательства

При лечении этой патологи большее предпочтение отдается одноэтапным методикам. В настоящее время используются современные методики операций. В хороших клиниках работают со специальным шовным материалом, увеличительной техникой и микрохирургическими инструментами. Во время лечения хирурги стараются сделать все возможное, чтобы после операции не возникало осложнений и получился наилучший косметический и функциональный результат.
Операцию проводят с использованием комбинированного обезболивания. Современные препараты позволяют устранить боль на 5-8 часов. Благодаря местным средствам снижается дозировка препаратов общего действия и нагрузка на нервную систему.
Важно, чтобы специалисты клиники обеспечили индивидуальный подход к каждому пациенту. Главные составляющие успеха — это деликатная микрохирургическая техника, современные и эффективные методы, высококачественные инструменты и шовный материал, опыт и квалификация в подобных операциях и скрупулезный контроль после операции.
Современные методики позволяют добиться максимально функционального и косметического результатов лечения.
Одним из наиболее сложных этапов такой операции является создание головчатой части мочеиспускательного канала и в особенности наружного отверстия природного вида.
Что должен сделать врач перед операцией?
Если одно или сразу оба яичка отсутствуют в мошонке, в процессе диагностики может возникнуть ряд затруднений. Таким пациентам обязательно назначается генетический анализ, проводится исследование внутренних гениталий, почек, мочевого пузыря.
В редких случаях может быть назначена магнитно-резонансная томография. В завершение может быть применена лапароскопия. Пациенты с тяжелыми формами патологии направляются на лечение в специализированные многопрофильные центры.
В случае со стволовой формой патологии операция может выполняться в 1 или 2 этапа. Сначала выпрямляется пенис и восстанавливается мочеиспускательный канал. На месте отверстия мочеиспускательного канала иссекается рубцовая ткань, что позволяет обеспечить условия для развития кавернозных тел. Пластика недостающей части уретры может проводиться с применением кожи крайней плоти или предплечья. В последние годы практикуется использование ткани, выращенной из стволовых клеток.
Хирургические манипуляции проводятся под общей анестезией. Хирурги оценивают индивидуальные особенности пациента и подбирают наиболее подходящую технику пластики. От опыта и профессионализма хирургов во многом зависит результат.
Как проходит восстановление?
После операции пациент должен соблюдать постельный режим. В уретру будет введен катетер для мочи. Благодаря ему будет обеспечиваться нормальное восстановление тканей нового участка мочеиспускательного канала. Если нет никаких осложнений, уретра заживает приблизительно за 2 недели. В случае одноэтапного вмешательства пациенты, как правило, восстанавливаются за несколько месяцев. В течение реабилитационного периода нужно регулярно посещать врача. Он оценит, как протекает восстановление, при необходимости внесет коррективы и даст сопутствующие рекомендации.
https://youtube.com/watch?v=o7q8AJ8Fb-Y
Использование качественных материалов и современнейших техник микрохирургии позволяет устранять практически любые дефекты и восстанавливать нормальную работу гениталий. Главное — вовремя обратиться к врачу. Будьте здоровы!
Вопрос-ответ
Что такое стволовая гипоспадия?
При стволовой гипоспадии наружное отверстие уретры располагается на стволе пениса, что делает невозможным или крайне затрудняет возможность мочеиспускания стоя, а также осложняет половую жизнь мужчины. Присутствует искривление полового члена во время эрекции.
Как лечится гипоспадия?
Гипоспадия устраняется только хирургическим путем. Задачей врача является не только обеспечить полноценное мочеиспускание, но и добиться нормального внешнего вида полового члена, а также сохранить возможность полноценной половой жизни. Врачи рекомендуют делать операции в 1-3 года.
Нужна ли операция при головчатой гипоспадии?
Врачи рекомендуют не откладывать операцию по коррекции гипоспадии и провести ее, пока пациент мал. Оптимальным возрастом является период с 1 года до 3 лет. Вмешательство показано при любых формах гипоспадии: венечной, головчатой, стволовой, мошоночной, промежностной.
Почему нельзя делать обрезание при гипоспадии?
Поскольку крайняя плоть используется в двухэтапных операциях, пациенты с гипоспадией никогда не должны обрезаться. Целью хирургии гипоспадии является получение функционального и анатомически правильного полового члена путем создания нормально расположенного мочевого отверстия.
Советы
СОВЕТ №1
Перед началом лечения гипоспадии обязательно проконсультируйтесь с опытным урологом или детским хирургом. Они помогут определить степень заболевания и предложат наиболее подходящий метод лечения, учитывая индивидуальные особенности пациента.
СОВЕТ №2
Обратите внимание на возраст ребенка при планировании операции. Чем раньше будет проведено хирургическое вмешательство, тем меньше вероятность возникновения психологических и физиологических проблем в будущем. Обычно оптимальный возраст для операции — от 6 до 18 месяцев.
СОВЕТ №3
После операции следуйте всем рекомендациям врача по уходу за раной и реабилитации. Это поможет избежать осложнений и ускорит процесс заживления. Не забывайте о регулярных контрольных осмотрах, чтобы отслеживать динамику восстановления.
СОВЕТ №4
Поддерживайте открытое общение с вашим ребенком о его состоянии и лечении. Это поможет ему лучше понять процесс и снизить уровень тревожности. Обсуждайте все вопросы и переживания, чтобы создать атмосферу доверия и поддержки.